子宮内膜症
命にかかわる病気ではありませんが、痛みや不快な症状で悩まされます。
子宮内膜症は直接命に関る病気ではありませんが、強い月経痛があるために仕事を休まなければいけなくなったり、体調の悪い日が続いて気分が落ち込んだりと、「生活の質」が低下する場合が多くみられます。また、不妊も代表的な症状のひとつであるために、ときにはパートナーとの関係が難しくなることもあるなど、家庭生活や夫婦生活にも影響が及ぶこともあります。
子宮内膜症は現在のところ完治しにくい病気ですが、早期発見、早期治療を第一にこころがけましょう。とくに、病巣が小さいうちに発見できれば、早期治療が可能です。あれ?と思ったら早めに受診してください。
子宮内膜症ってどんな病気?
子宮内膜が子宮以外の場所にできてしまう病気です
子宮内膜症は、本来子宮の内側をおおっている子宮内膜あるいはそれとよく似た組織が、なぜか子宮以外の部位に発生してしまう病気です。発生する場所は、卵巣、卵管、腹膜、腸などさまざまですが、それぞれの場所で本来の子宮内膜と同じように増殖と出血を繰り返します。この増殖と出血は通常の月経のサイクルに沿ったものですが、ここで問題となるのは、はがれた子宮内膜は血液とともに腟から出る(=これが月経です)のに対し、子宮内膜症の場合にはそのような出口がないことです。このため出血した血液はおなかの中にたまったり、できた場所の臓器にたまったりしてしまい、強い痛みなどのトラブルを引き起こすもととなるのです。
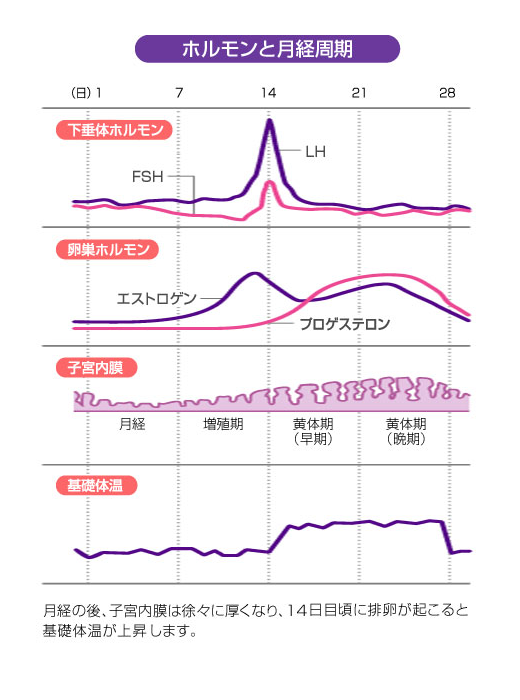
病気が進むと子宮や卵巣がひとかたまりになってしまいます
子宮内膜症は、はじめ子宮や卵巣などの表面に小さな斑点状になって現れます。これらは、出血を繰り返すたびにどんどん大きくなって、病気が進行すると臓器どうしの癒着が起こることがあります。(「癒着」とは炎症が長く続いた場合に臓器と臓器がくっついてしまうことです。)本来、臓器はひとつひとつ独立して存在しているので、癒着によりほかの臓器とくっついてしまうと、動きが悪くなり、働きが低下するだけでなく、強い痛みを引き起こす原因にもなります。
子宮内膜症は増加傾向にあります
子宮内膜症の原因ははっきりとわかっていませんが、最近とくに若い女性を中心に増加傾向にあります。これには、現代女性のライフスタイルが関係していると考えられています。現代の女性は、晩婚化が進んでいるため、妊娠、出産の機会が少なくなっています。それに加え、初経の時期も早まる傾向にあるため、生涯に経験する月経の回数が以前に比べ非常に多くなっているのです。このような傾向が子宮内膜症が増加してきたことの背景にあるといわれています。
子宮内膜症はどこにできる?
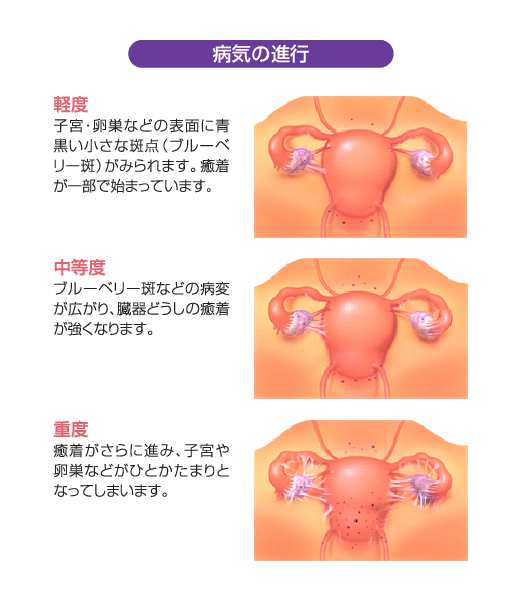
子宮内膜症のできやすい場所
子宮内膜症ができやすい場所は、卵巣、ダグラス窩(か)、腹壁腹膜(ふくへきふくまく)などです。
なかでも、卵巣の内部に子宮内膜が増殖すると、出血した血液が卵巣にたまってチョコレート状になるため「チョコレート嚢胞(のうほう)」と呼ばれます。
また、子宮の筋肉の層に入り込んで子宮内膜組織が増殖することがあります。これを「子宮腺筋症」といいますが、最近では子宮内膜症とは別の病気として扱われます。子宮腺筋症では、子宮内膜が筋層にめりこんで増殖や出血を繰り返すので、子宮の壁がだんだん厚くなり、子宮全体も大きくなるのが特徴です。月経痛が強く、経血量が多くなる傾向があります。
また、非常にまれなケースですが、肺、胸膜、横隔膜、へそ、腎臓など、その他の場所で発生する場合もあり、これらの場所で出血をくりかえすので、がんと間違われることがありますが、出血などの特有の症状が月経の時期に現れることが子宮内膜症の特徴です。
妊娠への影響はありますか?
不妊も子宮内膜症の代表的な症状です
子宮内膜症は不妊の原因のひとつにもなります。子宮内膜症患者さんの約20~30%が不妊を訴え、逆に不妊患者さんの40~50%に子宮内膜症が認められます。両者の関わりは深いものですが、因果関係などはっきりとは解明されていません。
発症しやすい年齢は?
おもに20代から40代の女性の病気
子宮内膜症はおもに20代から40代の女性の病気です。つまり月経がある期間の女性がかかる病気なのです。20代から40代頃といえば、女性ホルモンのひとつである「エストロゲン」の分泌が一生のうちで盛んな時期。この年代の女性に子宮内膜症が多いのは、エストロゲンが子宮内膜症組織の増殖に影響を与えるためなのです。ですから、逆にエストロゲンの分泌が減少する閉経前後の更年期になると、子宮内膜症は軽症化することが知られています。 また、最近とくに注目されているのが、子宮内膜症の発症年齢の若年化です。20代前半の人ばかりでなく、10代でも発症するケースもみられます。
主な症状は?
激しい月経痛が代表的な症状です
「生理痛がひどくて動けない」
「生理でおなかが痛いから寝ていたい・・・」
「生理が終わったのにいつまでもおなかが痛い・・・」
こんなセリフ、あなたも身に覚えがありませんか? 生理のときに痛みがあっても当たり前、痛みがいつもよりひどくても「つらいなあ」、で片づけてしまいがち。ところがこういった下腹部痛、頭痛を伴う激しい月経痛は子宮内膜症の症状として最も多いものですので、無視できません。とくに、前はなかったのに最近痛みを感じるようになった、月経痛がだんだんひどくなる、といった場合、子宮内膜症の初期段階の可能性があります。それ以外にも下記の症状に心当たりがある場合は注意してください。あてはまる数が多いほど子宮内膜症の可能性が高くなります。早めに産婦人科で相談してみてください。
(注:まれに症状がまったくなくても子宮内膜症を発症していることがあります。)
生理痛がひどい
子宮内膜症の女性の約9割にみられるのが「月経痛」。前はなかったのにある時期から痛みを感じるようになった、生理のたびに痛みがひどくなる、というのが特徴的な訴えです。市販の鎮痛薬を飲んでも治まらなかったり、痛すぎて寝込んでしまうようだったら要注意!
生理以外のときにも下腹部が痛い
月経以外のときにも「下腹部痛」があるというのもよくある訴えで、子宮内膜症の女性の約7割の人にみられます。月経が始まる1週間ほど前から痛くなることが多いようですが、生理が終わっても痛みが続き、結局一カ月のうち痛みがない日のほうが少ないというケースもあります。
腰痛がある
下腹部の痛みに伴って、腰が痛む場合もあります。子宮内膜症の女性の半数以上が腰痛を訴えています。また、痛みは腰だけではなく、背中、股関節、足にまでも広がることがあります。
排便のときに痛む
子宮内膜症の病巣が直腸付近にあったり、癒着がその付近で起こっていたりすると、排便のときなどに肛門の奥のほうが痛む「排便痛」があります。
性交痛がある
子宮内膜症の女性の半数以上に、セックスの最中やセックスの後に感じる「性交痛」があります。月経痛に加えて、性交痛も感じる場合は、子宮内膜症の可能性が高くなります。性交痛があるためにセックスが苦痛になると、パートナーとの関係がうまくいかなくなるなど、生活面での支障が出てくる可能性もあります。恥ずかしいかもしれませんが、痛みがあるようなら早めに産婦人科を受診しましょう。
月経の出血量が異常に多い
子宮内膜症の約半数に、経血量(生理のときの出血の量)が多いという訴えがみられます。とくに子宮腺筋症の場合、経血量が異常に増える「過多月経」が代表的な症状としてあげられます。経血量は個人差があり、どれくらいが多いのか判断しかねますが、たとえば大きめのナプキンでも心配だとか、通勤途中でもトイレに寄る必要があるなど、生活に支障が出るほどの量の場合は、多いといえるでしょう。また、経血にレバー状のかたまりが混じることもあります。これも、出血量が多すぎるために、血液をサラサラにする酵素が足りなくなって起こることなのです。
子宮腺筋症とは
子宮内膜組織が子宮の筋層で増殖する病気です。子宮内膜症とは別の病気とされますが、子宮腺筋症と子宮内膜症はしばしば併発します。また、子宮筋腫とも合併しやすいことも知られています。子宮腺筋症では、子宮筋層内の子宮内膜組織が月経周期に応じて増殖と出血を繰り返すため、子宮が徐々に大きく、かたくなっていきます。
こどもが欲しいのにできない(不妊)
不妊の原因は子宮内膜症だけではありませんし、子宮内膜症イコール不妊というわけではありません。しかし、現に子宮内膜症患者さんの20~30%が不妊を訴え、逆に不妊患者さんの40~50%に子宮内膜症が認められているというデータもあり、両者の間に何らかの関係があることが考えられています。はっきりとした因果関係はまだ不明ですが、ひとつには、子宮内膜症の場合、卵管の癒着により卵管の動きが悪くなるためと考えられます。
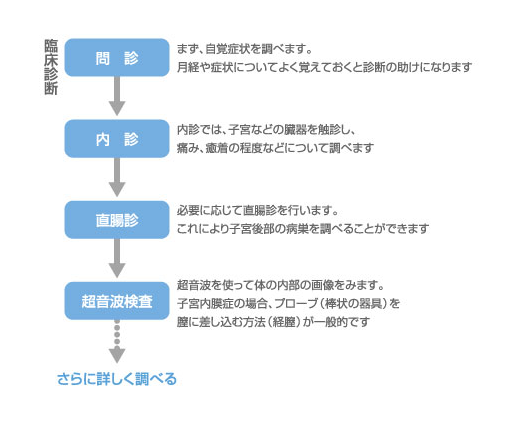
どんな検査をして診断するの?
おもな診断・検査法には、問診、内診、超音波検査(エコー検査)、MRI・CT検査、腹腔鏡検査(ふっくうきょうけんさ)、血液検査があります。腟、外陰部など、外からみて診断できる場所以外は、精密検査が必要となります。
治療法は?
薬による治療と手術による治療があります
子宮内膜症の治療法には、大きくわけて薬物療法と外科的(手術)療法があり、この2つの方法を併用する場合もあります。どの治療法を選択するかは、病気の進行程度や年齢以外に、お子さんを望まれるかどうか、自覚症状がどれくらいあるか、などによって異なります。とくに、若い女性の場合は、治療の選択が自分の人生設計─お子さんを望まれるか、いつ頃か、など─と関わってきますので、治療の内容を把握し、自分の考えをしっかり持って、医師と相談する必要があります。
ただし、現在のところ子宮内膜症を完全に治すのは難しく、薬や手術で治療を行っても再発する可能性があります。
薬物療法
<対症療法>
鎮痛薬:
痛みをとる薬で、一時的に子宮内膜症の月経痛、下腹部痛などの症状を抑えます。
<ホルモン療法>
黄体ホルモン:
卵巣からの女性ホルモン(エストロゲン)の分泌を抑制し、子宮内膜の周期的な増殖を抑えることで、月経を止め、月経痛などの症状を改善します。また、病巣を小さくする作用もあり、下腹部痛や腰痛、性交痛、排便などの月経時以外の痛みの症状を抑えます。副作用として、子宮内膜が薄くはがれやすい状態になるため、不正出血がみられます。
低用量エストロゲン・プロゲスチン製剤:
ピルを使って妊娠と同じ体内環境にし、排卵を抑えることで子宮内膜の増殖を抑えます。副作用としては、血栓症以外に、吐き気、乳房の張り、頭痛などがあります。
GnRHアゴニスト:
女性ホルモンの分泌を抑えて一時的に閉経と同じ状態にすることで、病巣を小さくします。注射剤と、点鼻薬(鼻の粘膜にスプレーする)があります。副作用として、うつ状態、ほてり・のぼせなどの更年期様症状があります。
ダナゾール:
男性ホルモンに似た作用でエストロゲンの作用を抑え、病巣を小さくします。血栓症や男性化などの副作用があります。
外科手術
<開腹>
保存手術:
未婚の場合や妊娠・出産を望まれる場合などには、卵巣と子宮の正常な部分を残し、子宮内膜症の組織や癒着がある部分だけ取り除く「保存手術」を選択します。手術の方法には、腹腔鏡下手術と開腹手術があります。
準根治手術:
症状が進むと、子宮内膜症の部位が多く癒着も激しくなるので、子宮を全摘出します。しかし、子宮も卵巣も全摘出してしまうと、術後に更年期障害が出るため、卵巣の一部を残します。この「準根治手術」は、おもに妊娠を望まれない場合や重症の場合に選択される方法です。
根治手術:
子宮、左右の卵巣、卵管などをすべて摘出するのが「根治手術」。症状が非常に重症で、閉経も近い年齢の場合に選択される方法です。子宮内膜症をほぼ完全に治すことができますが、卵巣を摘出するため、術後に更年期症状が現れます。
<腹腔鏡下>
腹腔鏡下手術:
おなかに小さな穴をあけ、先端にカメラのついた腹腔鏡を挿入して行う手術。開腹に比べて患者さんへの負担が少なく、入院期間も短くすみます。
監修
コスモス女性クリニック 院長 野末悦子 先生
監修者の所属及び肩書きは監修当時のものです。
作成:2002年













