
患者の皆さまが生き生きとした生活をお送りいただく上でご参考にしてみてください。
【執筆】三愛記念病院 総看護部長 小手田 紀子 先生
【監修】医療法人社団クレド さとうクリニック 内田 明子 先生
-

緊急時に備えて、「緊急透析カード」を持っていると良いと聞きました。「緊急透析カード」とはどんなものですか? また、どのような場面で利用するものなのか、どうしたら入手できるのかを教えてください。


「緊急透析カード」とは、かかりつけ以外の透析施設でもスムーズに透析治療を受けられるように必要な情報をまとめて記載しておくカードのことを指します。
地震や津波、台風、豪雨による洪水など、大規模な災害はいつ、どこで起こるか分かりません。災害の規模によっては、停電や断水などライフラインや交通機関に大きな影響が出ることが考えられます。
透析施設の被災により、かかりつけの透析施設で普段の治療を受けることができなくなることも考えられます。また、交通機関の被災によりかかりつけの透析施設への通院が難しくなり、被災した患者さんを受け入れている遠方の施設への通院や転院が必要になる場合もあります。このような場合でも、透析施設や自治体が発行している「緊急透析カード」を携帯していれば、かかりつけの透析施設以外でもスムーズに透析治療を受けることができます。災害時に限らず、事故等の緊急時にも役立ちますので、外出する際には必ず携帯して出かけましょう。
透析治療を受けている患者さんでは、長期にわたり透析を受けられないことは生死に関わる問題となります。そのため、災害に遭遇したとしても、落ち着いて行動できるように常日頃から備えておくことが大切です。
詳細な解説もご覧ください
「緊急透析カード」とは、かかりつけ以外の透析施設でもスムーズに治療を受けられるように、氏名や住所、電話番号、緊急連絡先、生年月日、血液型のほか、併存疾患の有無や内服薬、透析条件、かかりつけの透析施設の情報など、透析治療に必要な情報を書き込んでおくものです。
これらの情報があれば、かかりつけの施設でなくても、円滑に透析治療を受けることができます。また、事故等の緊急時や避難所などで透析患者であることを知らせる一つのツールにもなります。
カードは、透析施設やお住まいの自治体が作成し、配布しています。自治体や団体により「災害時透析患者カード」「災害緊急時透析情報カード」「人工透析患者連絡カード」など名称は変わりますが、使い方に大きな違いはありません。
《緊急透析カードの一例》
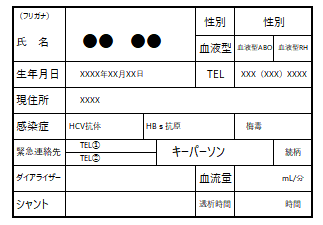

例に挙げた以外にも、ドライウェイトや使用する抗凝固薬、シャントの位置のイラストなどの細かい透析条件を記載できるものもあります。インターネットなどを活用してカードの記入例を探してみたり、それらを記載したメモをカードと一緒にしておいたりすると良いでしょう。

カードには必要な情報を書き込み、お財布などに入れて必ず携帯しましょう。
お薬手帳や、保険証、身体障害者手帳、特定疾病療養受療証のコピーなどと一緒に携帯すると良いでしょう。また、携帯のものとは別に、予備を非常時の持ち出し用の備品に入れておくのもお勧めです。 記載してある情報に変更があれば修正し、常に最新の情報を書き込むようにしてください。紛失や破損があっても、再発行が可能ですので、必要な場合には透析施設に相談すると良いでしょう。 もし分からないことがあれば、施設の医療スタッフにお尋ねください。なお、災害時の混乱している中で、緊急透析カードを持って避難することができない場合も考えられます。そんなときのためにも、少なくとも、ご自分のドライウェイトやシャントの穿刺部位、薬剤アレルギーの有無、自己止血する方法は覚えておくようにしましょう。
いつ、どこで災害に遭遇するか誰にも分かりません。 チェックリスト6「災害に備えていますか? もしもの時のために、これだけは備えておきたいチェックリスト」を参考に、災害時にも落ち着いて対処できるように日頃から備えておきましょう。
-

近々、透析治療を始める予定の女性です。夫婦で話し合い、将来的には子どもを持ちたいと考えています。透析治療を受けていても、妊娠・出産はできるのでしょうか?

透析中に妊娠し、元気な赤ちゃんを産むためには、医師だけでなく、さまざまな専門職が連携し、きめ細やかな管理をすることが大切です。また、患者さんにも生活する上でいろいろと気をつけていただきたい点もあります。
妊娠や出産を希望する患者さんは、早めに主治医の先生や看護師に相談してください。詳細な解説もご覧ください
透析中の女性患者さんは、貧血や月経不順になったり、生殖機能が落ちたりするため、妊娠しにくいといわれています。また、妊娠した場合でも、早産や低出生体重児となる可能性が高く、合併症などのリスクも伴います。

そのため、透析患者さんが妊娠・出産する確率は、非常に低いのが現状です。妊娠し、安全な出産を迎えるためには、事前に念入りな準備を行い、計画的に進める必要があります。
まず、妊娠前には、妊婦や胎児に悪影響を与える薬剤の中止や月経不順の改善など卵巣の機能を回復させることが必要です。
また、妊娠中には、妊婦の合併症を防止したり、胎児の成長を促したりするために、十分な透析を受けて尿毒素を取り除くことが大切です。透析時間や回数を増やすことを医師から勧められるでしょう。
また、貧血の改善や血圧と体重のコントロール、食事管理も重要 です。妊娠した場合には、お腹の中の赤ちゃんが大きくなるのに応じて、羊水の量や子宮底の測定を行い、ドライウェイトも慎重に見直していきます。
このように、透析患者さんが妊娠・出産するためには、透析医と産婦人科、腎臓内科、小児科などさまざまな専門医、そして看護師や助産師などのスタッフが連携しながら、計画を立て、きめ細やかな管理をしていくことが欠かせません。
妊娠や出産を希望する場合は、できる限り早めに主治医の先生に相談してください。 -

透析と長く付き合っていくには、「シャントを大事にするように」と先生や看護師さんから聞きました。仕事や趣味で毎日忙しく、十分なケアができているか不安です。具体的には何に気をつければいいのでしょうか?

長く透析を続けていくためには、シャント(バスキュラーアクセス)を長持ちさせる必要があります。シャントはいわば、透析患者さんの命綱です。忙しくても毎日きちんと患者さん自身で管理して守っていくことが大切です。
以下のポイントを参考にしてみてください。詳細な解説もご覧ください
シャントを閉塞させないように気をつけましょう
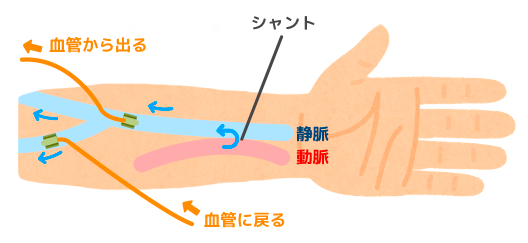
(1)シャントの部分とシャント側の腕を毎日よく観察する
シャント部分に異常がないか、毎日よく見て、手を当てて血流の流れる拍動を確認しましょう。また、聴診器があればシャントの部分に聴診器を当ててシャントの音を確認します。
音が弱い、拍動が感じられないなど普段と違うことがあれば、すぐに主治医や看護師に相談してください。
(2)シャントの部分を圧迫しない
シャントの部分を圧迫すると、血流が妨げられて血管が細くなったり、詰まってしまったりする原因になります。また、シャント側の腕に負担をかけると、止血した後でも針を刺した部分から出血する危険性もあります。
そのため、シャント側の腕は
・重い荷物を持たない、かばんをぶらさげない
・シャント側の腕を下にした姿勢で寝ない
・シャントの部分をぶつけない
・血圧を測らない
・腕枕をしない
・腕時計をしない
・シャント側の手首を締めつけるような衣類はさける
・病院ではシャント側と反対の腕で採血する
これらに注意することが大切です。また、柔らかいボールを握る、グーパーの運動をしてシャントを発達させましょう。
(3)食事管理などの生活習慣に気をつける
食事の栄養バランスが悪いことや、体重が増えすぎて透析で取り除く水分量が多くなり、透析中に血圧が低下するなど血圧が変動することは、シャントの血管が狭くなったり、詰まったりしてしまう原因になります。また、血圧や血糖値の上昇や、リンやカルシウムを過剰に摂取することは動脈硬化にもつながります。そのため、食生活や運動などの生活習慣を整えることが大切です。
(4)冷房に注意する
夏は空調管理で冷房が効きすぎていることもあります。長袖を着たり、シャントカバーなどでシャント部分を保護しましょう。
感染しないようにシャントを清潔に保ちましょう
シャントの部分が細菌などに感染すると、シャントの寿命が短くなります。また、感染症を繰り返すと命にも危険が及びますので、以下の点に注意しましょう。
・透析を開始する前に十分に腕や手を洗う
・シャント側の腕の発疹やかぶれは、できるだけ早く処置する
・シャント側の腕に傷をつくらない、爪は短く切る
・透析後の入浴は控える(入浴する場合はシャント部分をぬらさないように防水フィルムを貼る)
・止血用のパッドは透析した翌日にはずし、穿刺孔を乾燥させる
シャントの部分に発赤や痛みなどがあれば、早めに主治医や看護師に相談してください。 -

たまには「思いっきり好きなものを食べたい!」と思うのですが、そのときに思い出されるのが、先生や看護師さんに言われた「ドライウェイト」です。
このドライウェイトは血液透析をした後の目標体重と聞いていますが、実際はどうやって決めるのでしょうか?
「ドライウェイト」とは、体に余分な水分がたまっていない状態の体重のことで、透析後の目標体重となるものです。むくみや呼吸困難といった症状や患者さんが元々もっている病気や合併症、検査の結果を総合的に判断して主治医が決めます。
ドライウェイトは、体重増加の目安(ドライウェイトの3~6%とされます)を知る指標になります。ご自身の体重や増加の目安を把握しておくことが大切です。
また、ドライウェイトは、透析導入の状態が患者さんそれぞれで異なるように、状態によって変化するもので一定ではありません。ドライウェイトを適正に設定することでQOLが維持できます。詳細な解説もご覧ください
腎不全の患者さんは、腎機能の低下で体の水分調節ができなくなっています。「ドライウェイト」とは、透析後に体から過剰な水分が取り除かれた状態の体重のことで、透析後の目標体重となるものです。目標とする除水量を決める際の基準にもなります。
ドライウェイトは、高血圧やむくみ(浮腫)、呼吸困難などの症状の有無や、患者さんが元々もっている病気(基礎疾患といいます)や合併症、検査の結果を総合的に判断して主治医が決めます(詳細は下の表を参考にしてください)。
患者さんご自身の体に合ったドライウェイトをきちんと設定することで、透析を行っても血圧が安定し、体調も良くなります。適正なドライウェイトを決めることは、透析と長く付き合っていくためには欠かせないものなのです。
そして、たまには「思いっきり好きなものを食べたい!」と思われても、次の透析日までの体重増加が透析中1日でドライウェイトの3%、中2日で6%※1以内に収まるように心がけましょう。
たとえば、ドライウェイトが50㎏の人なら透析中1日で1.5㎏、中2日で3kgが体重増加の目安となります。ただし、太ったりやせたりして体重が増減するとドライウェイトも変わりますので、体重の変化には十分に気をつけましょう。
体重増加の目安は「これだけは知っておきたい食事管理のポイント」でも計算できますので、ご自身の目安となる体重を覚えておきましょう。
ドライウェイトを決めるときの指標※1~3
【血圧】 ・透析中の著明な血圧低下がない
・高血圧がない(週初めの透析開始時で140/90mmHg程度未満)
・透析終了時の血圧が開始時より高くなっていない
【臨床症状】 ・浮腫がない
・起坐呼吸(仰向けになると息苦しくなるため、座っているほうが呼吸が楽になること)がない
・透析中・直後に下肢がつれるときはドライウェイトの設定を上げたほうがよい
【検査所見】 ・胸部X線で胸水や肺うっ血(肺に余分な水や血がたまること)がない
・心胸郭比は一般的に男性では50%以下、女性では53%以下(といわれていますが、患者さんによって違うのでご自分の心胸郭比を知っていることが大切です)
・心エコー検査で心機能の低下や心嚢液の貯留、胸水の貯留がない
・透析前後の採血で血液が濃くなっている、心臓関連のホルモンの値が高くなっていない 等
※1 日本透析医学会「維持血液透析ガイドライン:血液透析処方」(透析会誌2013;46(7): 587-632)
※2 日本透析医学会「血液透析患者における心血管合併症の評価と治療に関するガイドライン」(透析会誌2011;44(5): 337-425)
※3 秋澤忠男編「やさしい透析患者の自己管理 改訂4版」、医薬ジャーナル社、2013年
-

定期検査を受けたあとにいつも検査の結果をもらいますが、検査データの見方がよく分かりません。どういった項目に気をつけて見ればいいですか?

定期検査の結果からは、「透析治療はうまくいっているのか」「水分や塩分はコントロールされているのか」「貧血などの合併症の心配はないか」といった自己管理に関する重要な情報を読みとることができます。
以下の解説を参考に、検査データを読みとる際のポイントをおさえて定期的にチェックしましょう。詳細な解説もご覧ください
まず、「透析がうまくいっているのか」を確認しましょう。
チェックする指標は
「血中尿素窒素(BUN)」と「クレアチニン(Cr)」チェックする検査項目には「血中尿素窒素(BUN)」と「クレアチニン(Cr)」があります。
腎臓の排泄能力が低下すると血液中に「血中尿素窒素(BUN)」と「クレアチニン(Cr)」といった老廃物がたまってきます。BUNは体内でエネルギーとして使われたタンパク質の老廃物のことであり、Crは筋肉を動かすときのエネルギー源であるクレアチンというアミノ酸の一種がエネルギーとして使われたあとにできる老廃物です。
透析量の指標には「尿素除去率」が用いられています。
尿素除去率(%)=(透析前BUN-透析後BUN)÷ 透析前BUN × 100
で計算します。
BUN、Crの値が目安の値よりも大きい場合は、早めに主治医の先生に相談しましょう。
次に、「水分や塩分がコントロールできているのか」を確認しましょう。
チェックする指標は
「ドライウェイト」「血圧」「心胸比」「カリウム(K)」「ナトリウム(Na)」
水分や塩分コントロールの指標となるのが「ドライウェイト」と呼ばれるもので、透析後の適正な体重を指します。ご自身のドライウェイトを覚えておきましょう。
からだの中の水分量が増えると血圧が上昇し、心臓に負担をかけることになりますので、「血圧」もチェックしましょう。「心胸比(胸部の横の長さに対する心臓の大きさの割合)」も指標になります。
日頃から血圧を測る習慣を身につけましょう。ドライウェイトは血圧や心胸比、心エコー、浮腫の有無、足のつれなどで決められます。
また、血液中の「カリウム」「ナトリウム」の値も定期的に確認し、これらを摂りすぎていないかチェックすることも大事です。毎日の食事管理の参考にしましょう。
そして、長く透析治療を続けていくためには、合併症の予防が重要になります。
●「貧血になっていないか」を確認しましょう。
チェックする指標は
「ヘモグロビン(Hb)」「ヘマトクリット(Ht)」「赤血球数(RBC)」
透析患者さんは、赤血球をつくる働きをもつホルモンがつくれなくなり、貧血になりやすくなります。これを腎性貧血と呼びます。貧血であるかどうかを知るには、「ヘモグロビン」「ヘマトクリット」「赤血球数」の3つの指標を定期的に確認しましょう。
また、鉄(Fe)やフェリチンの値にも気をつけましょう。
貧血の自覚症状として、立ちくらみ、めまい、動悸・息切れ、全身のだるさなどがあります。便の色が赤や黒くなったりしたら医療スタッフに教えてください。
●「動脈硬化の危険はないか」を確認しましょう。
チェックする指標は
「LDL-コレステロール」「HDL-コレステロール」「中性脂肪」
悪玉コレステロールと呼ばれる「LDL-コレステロール」や「中性脂肪(トリグリセライド、TGとも呼びます)」、善玉コレステロールと呼ばれる「HDL-コレステロール」は動脈硬化のよい指標となります。 動脈硬化が進むと心筋梗塞や脳卒中などを引き起こし、生命にも危険が及びます。また、末梢動脈が動脈硬化により循環障害を起こし、下肢のしびれや冷感、間欠性跛行などを呈する閉塞性動脈硬化症(ASO)を引き起こします。予防がとても重要ですので注意しましょう。
●「副甲状腺ホルモンの値に異常がないか、骨の異常がないか」を確認しましょう。
チェックする指標は透析患者さんは、骨代謝を調節する副甲状腺ホルモン(PTH)やカルシウム、リンのバランスが崩れやすく、骨に異常を生じる場合があります。また、血管の石灰化にも影響します。リン値が高い場合は、リンを多く含む食品やインスタント食品などの食事に注意しましょう。
「副甲状腺ホルモン(PTH)」「カルシウム(Ca)」「リン(P)」
「副甲状腺ホルモン」「カルシウム」「リン」の3つの指標を定期的にチェックし、異常がみられたら早めに先生に相談しましょう。 -

ゆっくりお風呂に入るのを毎日の楽しみにしているのですが、血液透析治療をした日は、お風呂などに入ってもいいのでしょうか?

入浴で急激に血圧が下がって立ちくらみを起こしたり、針を刺した部分から雑菌が入って感染症を起こしたりする危険があります。血液透析治療を行った日はからだを拭く程度にして、お風呂やシャワーは控えてください。
詳細な解説もご覧ください
ご存じのとおり、透析治療に使用する針はかなり太めにできており、針を刺した部分の傷が治るまでに時間がかかります。また、1日おきに針を刺すため、穿刺部はもろくなっていることが多く、出血しやすくなっています。
また、血液透析を行った後は血圧が不安定になっています。入浴で血圧が急激に下がると立ちくらみや重たい場合には脳梗塞や心筋梗塞を起こしたりする危険もあります。
さらに、浴槽のお湯には雑菌が多く、針を刺した後の傷から菌がからだに入ってしまう可能性があります。
これらのリスクを避け、感染予防をするためにも治療の当日はからだを拭く程度にして、お風呂やシャワーは翌日にしたほうがよいでしょう。
お風呂に入る際の注意点を以下にまとめました。参考にしてください。
・汗を多くかいた場合は、穿刺部位を保護してシャワーのみにしましょう。その際には必ず止血していることを確認してください。
・冬場の脱衣所は寒いので気をつけてください。暖かい部屋から寒い脱衣所、お風呂の熱い湯の激しい温度差は血圧を上げ、心筋梗塞や脳梗塞などを引き起こしてしまう原因にもなります。とくに普段から血圧が高い人では注意が必要です。
・熱すぎるお風呂、長風呂はやめましょう。皮膚を刺激してかゆみを起こしやすくなります。
・温泉入浴も同様です。旅先での温泉は気分転換になりますが、ご自分の体調に応じて温泉につかるようにしてください。決して無理をせずに温泉を楽しんでください。
-

透析治療を始めてから、最近、からだがかゆくて困っていますが、どうしたらいいのでしょうか。何か対策はありますか。

多くの患者さんがつらいかゆみに悩まされています。かゆくて皮膚をかいてしまうと、かゆみはひどくなってしまうので注意が必要です。
十分な透析を行う、皮膚に保湿のための外用薬を塗るなどの対策もありますが、つらいときには早めに主治医の先生に相談してください。詳細な解説もご覧ください
透析患者さんでよくみられる合併症のひとつが「かゆみ」です。多くの患者さんがかゆみに悩まされています。
かゆみ対策の基本は、皮膚の「乾燥対策」と「保湿」といわれています。 日常生活の注意点としては、肌着は絹や綿製品にして刺激を避けること、冬場などで乾燥するときは加湿器を利用したり、濡れタオルを下げるなどで加湿することなどが挙げられます。
かゆくて皮膚をかいてしまうと、かゆみはひどくなってしまいます。入浴のときもタオルなどで皮膚をこすりすぎないように気をつけましょう。せっけんを使いすぎるのも控えてください。
そして入浴後は保湿剤を塗り、肌のうるおいを保ちましょう。また、汗をかいたらシャワーなどでこまめに洗い流しましょう。
実は、このかゆみの原因はいまだに特定できていません。しかし、汗が出なくなり、皮脂が欠乏するために起こる肌の乾燥や尿毒素の蓄積などの影響のほか、副甲状腺ホルモンが増える副甲状腺機能亢進症という合併症や血液中のカルシウム、リンの値が高いこと、かゆみに関わるヒスタミンという物質が増えてしまうこと・・・・・・など、さまざまなものが原因として考えられています。
老廃物の蓄積によるかゆみに対しては透析量や透析膜を変更して十分な透析を行います。また、血液ろ過透析(HDF)もかゆみを減らす場合があります。
かゆみに有効な薬もありますので、つらいときには早めに主治医の先生に相談してください。

